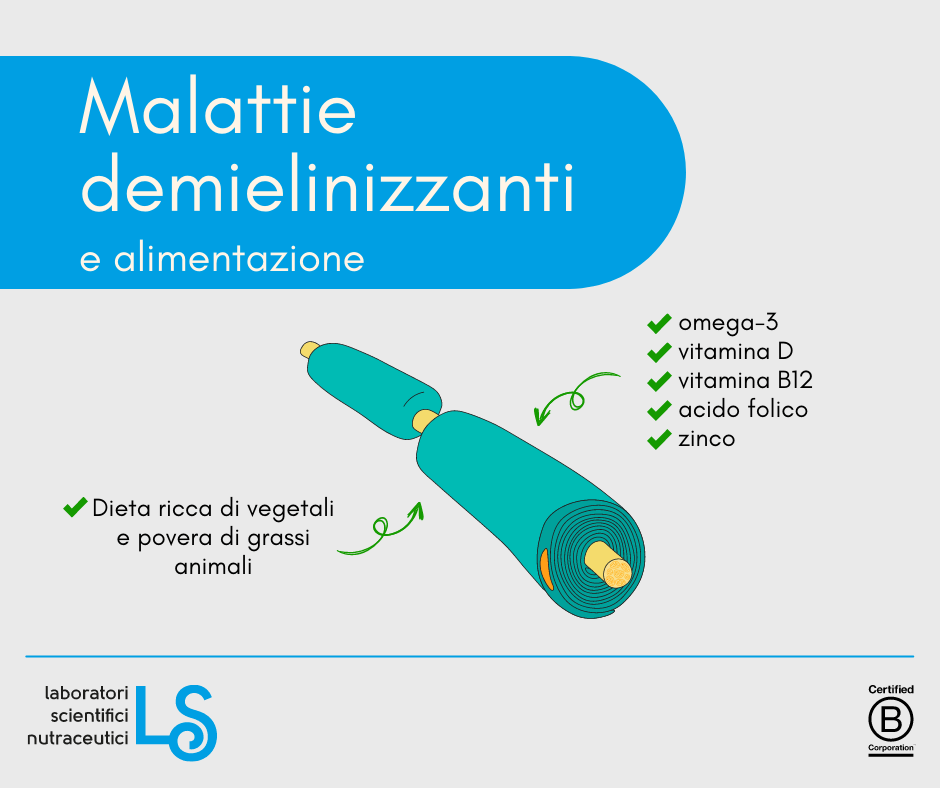
Malattie demielinizzanti e alimentazione
Ecco quali sono le malattie demielinizzanti e le correlazioni con la dieta.
Come integrare l’alimentazione per ridurre i rischi di insorgenza? Proviamo a rispondere…
Le malattie demielinizzanti sono patologie neurologiche che comportano una graduale degenerazione degli assoni dei neuroni, con perdita progressiva delle funzioni motorie, sensitive e intellettive. La forma più grave è la Sclerosi Multipla, una malattia demielinizzante di natura autoimmunitaria, ovvero causata dalla distruzione della mielina, il rivestimento lipidico degli assoni dei neuroni, da parte di una risposta immunitaria anomala dei propri linfociti T.
La patogenesi delle malattie demielinizzanti è dovuta all’interazione tra fattori genetici e fattori ambientali (Olsson, Barcellos et al. 2017). Tra questi ultimi, i fattori dietetici hanno un ruolo prevalente (Esposito, Bonavita et al. 2018). Gli studi che hanno valutato le correlazioni tra insorgenza di malattie demielinizzanti e dieta hanno messo in luce le seguenti relazioni:
- l’aumentata assunzione di grassi poli-insaturi omega-3 è associata con un minor rischio di prima diagnosi di sclerosi multipla (Hoare, Lithander et al. 2016, Bjornevik, Chitnis et al. 2017, Black, Zhao et al. 2020)
- Una dieta ricca di vegetali e povera di grassi animali, in particolare di carne rossa processata, si associa alla riduzione di fenomeni di demielinizzazione (Black, Baker et al. 2019, Black, Rowley et al. 2019, Rotstein, Cortese et al. 2019), mentre una dieta povera di fibre vegetali e di acido alfa-linolenico è associata ad un rischio maggiore (Cavalla, Golzio et al. 2022)
- La carenza di Vitamina D si associa a una aumentata incidenza di sclerosi multipla (Alharbi 2015, Munger, Hongell et al. 2017, Pierrot-Deseilligny and Souberbielle 2017)
- La carenza di vitamina B12 e di folati non è significativamente associata all’incidenza di demielinizzazione, mentre alti livelli di omocisteina si associano alla sclerosi multipla (Pan, Yin et al. 2019, Li, Yuan et al. 2020)
Sulla base di queste osservazioni, il rischio di incidenza di demielinizzazione autoimmune potrebbe essere ridotto facendo ricorso a una supplementazione integrativa di acidi grassi omega-3, vitamina D e, nei soggetti con iper-omocisteinemia, anche di vitamina B12, acido folico e zinco, che contribuiscono ad abbassare l’omocisteina ematica.
Per ridurre l’attivazione delle risposte autoimmunitarie e per mantenere l’integrità delle guaine dei nervi, è ampiamente dimostrata l’utilità di una integrazione alimentare a base di acidi grassi poli-insaturi omega-3, in particolare EPA (acido eicosapentaenoico) e DHA (acido docosaesaenoico), che sono comunemente carenti, rispetto alle richieste nutrizionali minime, nella maggior parte della popolazione mondiale (Stark, Van Elswyk et al. 2016). Grazie alla sua attività immunomodulante, la supplementazione di omega-3 ha mostrato effetti benefici in molte malattie autoimmuni (Gutierrez, Svahn et al. 2019), tra cui l’artrite reumatoide (Rollins 2010), il lupus eritematoso sistemico (Ramessar, Borad et al. 2022) e la sclerosi multipla recidivante-remittente (Aristotelous, Stefanakis et al. 2021).
Anche la Vitamina D è fondamentale per una corretta funzione del sistema immunitario e per limitare l’autoimmunità. La carenza di Vitamina D, ovvero la presenza di valori di sierici di 25-idrossi-Vit.D sotto i 30 nmol/L, ha una prevalenza molto elevata nella popolazione anziana (>65 anni di età), in particolare in Italia e in Spagna, dove i livelli medi sono rispettivamente 26 e 28 nmol/L (Lips, Cashman et al. 2019). In Italia, oltre il 70% degli ospiti delle case di riposo mostrano una carenza di Vit.D (Isaia, Giorgino et al. 2003, Lips, Cashman et al. 2019). La supplementazione di vitamina D è in grado di prevenire e di limitare gli effetti di malattie autoimmuni come la tiroidite di Hashimoto (responsabile principale dell’ipotiroidismo primitivo), il diabete mellito giovanile (di tipo I) (Galusca, Popoviciu et al. 2022), la vitiligine (Mahmmod and Ismael 2021), l’artrite reumatoide e la sclerosi multipla (Fletcher, Bishop et al. 2022).
Inoltre, le vitamine del gruppo B e i cofattori essenziali per il metabolismo energetico (L-Carnitina, Niacina, Vitamina B5, Vitamina B6, Vitamina B1, Vitamina B2, D-Biotina, Acido folico, Vitamina B12) sono micronutrienti fondamentali per una corretta funzione del sistema immunitario (Gombart, Pierre et al. 2020). In particolare Acido folico e Vitamina B12 sono in grado di esercitare una funzione antiinfiammatoria e di antagonismo all’autoimmunità, in parte mediata dalla regolarizzazione dei livelli di omocisteina nel sangue.
Anche il coenzima Q10 può aiutare a tenere bassi i livelli di omocisteina e migliorare lo stato energetico e il bilanciamento ossido-reduttivo delle cellule del sistema immunitario. Infine, tra i minerali essenziali, la supplementazione di zinco e selenio potrebbe aiutare a regolarizzare la funzione immunitaria (Keen and Gershwin 1990) (Fraker, Jardieu et al. 1987), migliorando e regolarizzando le risposte anticorpali (Steinbrenner, Al-Quraishy et al. 2015) (Goldson, Fairweather-Tait et al. 2011).
Autore
Dottor Raffaele Coppini, Università di Firenze dipartimento di NeuroFarBa
Bibliografia
Aristotelous, P., M. Stefanakis, M. Pantzaris, C. S. Pattichis, P. C. Calder, I. S. Patrikios, G. K. Sakkas and C. D. Giannaki (2021). “The Effects of Specific Omega-3 and Omega-6 Polyunsaturated Fatty Acids and Antioxidant Vitamins on Gait and Functional Capacity Parameters in Patients with Relapsing-Remitting Multiple Sclerosis.” Nutrients 13(10).
Bjornevik, K., T. Chitnis, A. Ascherio and K. L. Munger (2017). “Polyunsaturated fatty acids and the risk of multiple sclerosis.” Mult Scler 23(14): 1830-1838.
Black, L. J., K. Baker, A. L. Ponsonby, I. van der Mei, R. M. Lucas, G. Pereira and G. Ausimmune Investigator (2019). “A Higher Mediterranean Diet Score, Including Unprocessed Red Meat, Is Associated with Reduced Risk of Central Nervous System Demyelination in a Case-Control Study of Australian Adults.” J Nutr 149(8): 1385-1392.
Black, L. J., C. Rowley, J. Sherriff, G. Pereira, A. L. Ponsonby and R. M. Lucas (2019). “A healthy dietary pattern associates with a lower risk of a first clinical diagnosis of central nervous system demyelination.” Mult Scler 25(11): 1514-1525.
Black, L. J., Y. Zhao, Y. C. Peng, J. L. Sherriff, R. M. Lucas, I. van der Mei, G. Pereira and G. Ausimmune Investigator (2020). “Higher fish consumption and lower risk of central nervous system demyelination.” Eur J Clin Nutr 74(5): 818-824.
Cavalla, P., P. Golzio, D. Maietta, C. Bosa, M. B. Pasanisi, A. Alteno, V. Schillaci, G. Costantini, P. Durelli, E. Cuffini, S. Panizzolo, A. De Francesco, A. Chio and M. Vercellino (2022). “Dietary habits, nutritional status and risk of a first demyelinating event: an incident case-control study in a southern European cohort.” Neurol Sci.
Esposito, S., S. Bonavita, M. Sparaco, A. Gallo and G. Tedeschi (2018). “The role of diet in multiple sclerosis: A review.” Nutr Neurosci 21(6): 377-390.
Fletcher, J., E. L. Bishop, S. R. Harrison, A. Swift, S. C. Cooper, S. K. Dimeloe, K. Raza and M. Hewison (2022). “Autoimmune disease and interconnections with vitamin D.” Endocr Connect.
Fraker, P. J., P. Jardieu and J. Cook (1987). “Zinc deficiency and immune function.” Arch Dermatol 123(12): 1699-1701.
Galusca, D., M. S. Popoviciu, E. E. Babes, M. Vidican, A. A. Zaha, V. V. Babes, A. D. Jurca, D. C. Zaha and F. Bodog (2022). “Vitamin D Implications and Effect of Supplementation in Endocrine Disorders: Autoimmune Thyroid Disorders (Hashimoto’s Disease and Grave’s Disease), Diabetes Mellitus and Obesity.” Medicina (Kaunas) 58(2).
Goldson, A. J., S. J. Fairweather-Tait, C. N. Armah, Y. Bao, M. R. Broadley, J. R. Dainty, C. Furniss, D. J. Hart, B. Teucher and R. Hurst (2011). “Effects of selenium supplementation on selenoprotein gene expression and response to influenza vaccine challenge: a randomised controlled trial.” PLoS One 6(3): e14771.
Gombart, A. F., A. Pierre and S. Maggini (2020). “A Review of Micronutrients and the Immune System-Working in Harmony to Reduce the Risk of Infection.” Nutrients 12(1).
Gutierrez, S., S. L. Svahn and M. E. Johansson (2019). “Effects of Omega-3 Fatty Acids on Immune Cells.” Int J Mol Sci 20(20).
Hoare, S., F. Lithander, I. van der Mei, A. L. Ponsonby, R. Lucas and G. Ausimmune Investigator (2016). “Higher intake of omega-3 polyunsaturated fatty acids is associated with a decreased risk of a first clinical diagnosis of central nervous system demyelination: Results from the Ausimmune Study.” Mult Scler 22(7): 884-892.
Isaia, G., R. Giorgino, G. B. Rini, M. Bevilacqua, D. Maugeri and S. Adami (2003). “Prevalence of hypovitaminosis D in elderly women in Italy: clinical consequences and risk factors.” Osteoporos Int 14(7): 577-582.
Keen, C. L. and M. E. Gershwin (1990). “Zinc deficiency and immune function.” Annu Rev Nutr 10: 415-431.
Li, X., J. Yuan, J. Han and W. Hu (2020). “Serum levels of Homocysteine, Vitamin B12 and Folate in Patients with Multiple Sclerosis: an Updated Meta-Analysis.” Int J Med Sci 17(6): 751-761.
Lips, P., K. D. Cashman, C. Lamberg-Allardt, H. A. Bischoff-Ferrari, B. Obermayer-Pietsch, M. L. Bianchi, J. Stepan, G. El-Hajj Fuleihan and R. Bouillon (2019). “Current vitamin D status in European and Middle East countries and strategies to prevent vitamin D deficiency: a position statement of the European Calcified Tissue Society.” Eur J Endocrinol 180(4): P23-P54.
Mahmmod, Z. and D. K. Ismael (2021). “Vitamin D Deficiency in Patients With Vitiligo: A Cross-Sectional Study From Basrah, Iraq.” Cureus 13(12): e20733.
Munger, K. L., K. Hongell, J. Aivo, M. Soilu-Hanninen, H. M. Surcel and A. Ascherio (2017). “25-Hydroxyvitamin D deficiency and risk of MS among women in the Finnish Maternity Cohort.” Neurology 89(15): 1578-1583.
Olsson, T., L. F. Barcellos and L. Alfredsson (2017). “Interactions between genetic, lifestyle and environmental risk factors for multiple sclerosis.” Nat Rev Neurol 13(1): 25-36.
Pan, L., Y. Yin, J. Chen, Z. Ma, Y. Chen, X. Deng, H. T. Zhang, H. Leng and K. Wu (2019). “Homocysteine, vitamin B12, and folate levels in patients with multiple sclerosis in Chinese population: A case-control study and meta-analysis.” Mult Scler Relat Disord 36: 101395.
Pierrot-Deseilligny, C. and J. C. Souberbielle (2017). “Vitamin D and multiple sclerosis: An update.” Mult Scler Relat Disord 14: 35-45.
Ramessar, N., A. Borad and N. Schlesinger (2022). “The effect of Omega-3 fatty acid supplementation in systemic lupus erythematosus patients: A systematic review.” Lupus 31(3): 287-296.
Rollins, C. J. (2010). “Effect of intravenous omega-3 fatty acids on clinical symptoms of rheumatoid arthritis.” JPEN J Parenter Enteral Nutr 34(2): 169-170.
Rotstein, D. L., M. Cortese, T. T. Fung, T. Chitnis, A. Ascherio and K. L. Munger (2019). “Diet quality and risk of multiple sclerosis in two cohorts of US women.” Mult Scler 25(13): 1773-1780.
Stark, K. D., M. E. Van Elswyk, M. R. Higgins, C. A. Weatherford and N. Salem, Jr. (2016). “Global survey of the omega-3 fatty acids, docosahexaenoic acid and eicosapentaenoic acid in the blood stream of healthy adults.” Prog Lipid Res 63: 132-152.
Steinbrenner, H., S. Al-Quraishy, M. A. Dkhil, F. Wunderlich and H. Sies (2015). “Dietary selenium in adjuvant therapy of viral and bacterial infections.” Adv Nutr 6(1): 73-82.













Scrivi un commento